© 2020- Tutti i diritti riservati
Artrosi dell’anca o Coxartrosi
- È una malattia degenerativa articolare a carattere evolutivo, che origina dalla cartilagine articolare che tende ad assottigliarsi e a perdere le proprie caratteristiche biomeccaniche. Spesso si formano gli osteofiti periarticolari e cavità cistiche (geodi) nell’ osso sub-condrale. L’ esposizione dell’osso sub-condrale e delle terminazioni nervose sensitive sono responsabili del dolore e dei rumori di scroscio nei movimenti articolari. Il rimaneggiamento osseo può comportare una progressiva deformità della testa femorale per alterazione dei rapporti articolari e dell’asse di carico oltre che limitazione del movimento ed atteggiamenti viziosi dell’articolazione. È una delle localizzazioni più invalidanti poiché l’anca è l’articolazione più coinvolta nel carico, deambulazione e in molte attività della vita quotidiana
Clinicamente il sintomo principale è il dolore che saltuario nelle fasi iniziali ( caratteristico andamento in tre tempi ) diventa sempre più frequente ed intenso fino ad essere continuo e anche notturno e può accompagnarsi ad una zoppia di fuga durante la deambulazione. Il dolore è localizzato in regione inguino-femorale, in zona trocanterica o glutea con spesso irradiazione fino al ginocchio. Sono presenti la limitazione funzionale con la riduzione della mobilità articolare e la rigidità articolare ed una ipotonotrofia muscolare dei glutei.
La diagnosi viene posta mediante una visita accurata e si avvale principalmente dell’esame radiografico da effettuare sotto carico ed in comparativa con l’anca controlaterale. A giudizio dell’ ortopedico può essere utile un esame RMN per approfondimento diagnostico.
Trattamento
Nei casi meno gravi e poco sintomatici utile il controllo del peso corporeo, la terapia riabilitativa per mantenere una buona articolarita’ e un buon trofismo muscolare, le infiltrazioni con acido ialuronico e cellule mesenchimali autologhe da tessuto adiposo o derivati ematici autologhi (Medicina Rigenerativa) che peraltro danno risultati meno soddisfacenti rispetto ad altre articolazioni.
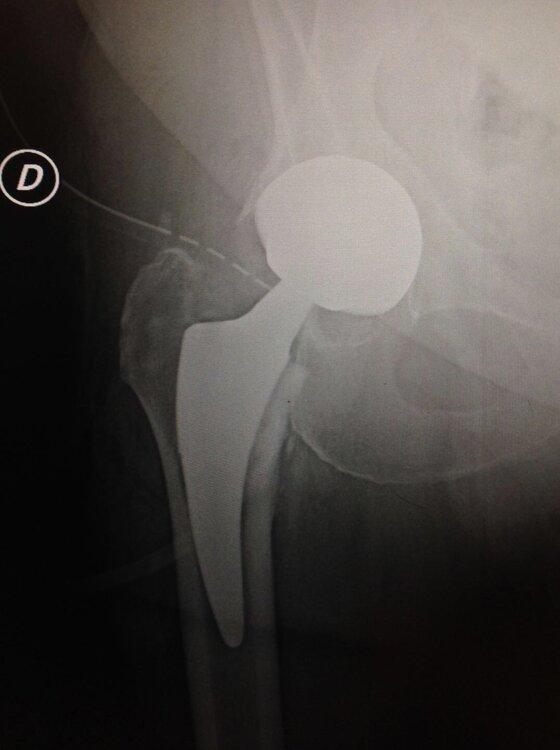
Nella coxartrosi severa e sintomatica la soluzione è l’intervento chirurgico di Artroprotesi di anca che ormai viene eseguito con accessi sempre più mini-invasivi e con risparmio di più osso possibile. Si utilizzano design protesici e materiali sempre più moderni e duraturi nel tempo. La deambulazione post-operatoria è immediata con ottimi risultati funzionali e soddisfazione da parte del paziente
TIPI DI TRATTAMENTO
- Farmaci anti-infiammatori, crioterapia locale, terapia fisica e riabilitazione (controllo del dolore e dell’infiammazione, recupero mobilità articolare e forza muscolare)
- Terapia infiltrativa con un cortisonico
- Utilizzo di onde d’urto in presenza di calcificazioni (da utilizzare con cautela)
- Medicina Rigenerativa cioè infiltrazioni con cellule mesenchimali da tessuto adiposo o PRP (utilizzo sempre più diffuso nelle piccole rotture su base degenerativa)
- Riparazione in Artroscopia nelle rotture più grandi o piccole e sintomatiche che non hannno riposto alle terapie conservative (accessi mini-invasivi ed utilizzo di ancore e fili in materiali di diverso tipo; nel caso si rotture massive ed irreparabili per via artroscopica può essere necessario eseguire una riparazione a cielo aperto con accesso mini-invasivo). Dopo l’ intervento di riparazione della cuffia è necessario l’utilizzo di un tutore per 4 settimane e successiva intensa fisiochinesiterapia
Patologie spalla
- La rottura della cuffia dei rotatori è la più frequente di tutte le rotture tendinee sottocutanee. Di solito avviene in pz sopra i 50 anni. Le cause più frequenti sono un attrito acromion-omerale (cioè la ristrettezza anatomica dello spazio tra acromion e testa dell’omero che con il tempo porta ad una rottura progressiva della cuffia), una riduzione della resistenza meccanica del tendine per fenomeni degenerativi (tendinosi), traumi della regione della spalla che possono causare la rottura o, più spesso, ampliarla e renderla sintomatica. Il tendine più spesso interessato è il sovraspinoso. Le rotture possono essere piccole (<1,5 cm), ampie o massive (>5cm nel diametro maggiore), reparabili o irreparabili
Clinicamente in molti casi i sintomi possono essere assenti se la rottura è piccola. Il dolore quando presente è anche notturno, con limitazione funzionale e riduzione della forza muscolare. Una delle caratteristiche peculiari delle rotture della cuffia è che la spalla ha una mobilità passiva completa o quasi.
La diagnosi viene posta con una visita accurata ed esecuzione di tests specifici e con l’ausilio di una radiografia (per valutare lo spazio A/O e la presenza di eventuali calcificazioni) e soprattutto di una RMN che è l’indagine più attendibile (per chi non può eseguirla alternativa può essere una ecografia).
- La denerazione del CLB (capo lungo del bicipite) è presente soprattutto in pz sopra i 50 anni e che praticano attività pesanti con gli arti superiori. La rottura del CLB può avvenire in pz con cuffia dei rotatori integra o rotta ed avviene spontaneamente o soprattutto a seguito di una brusca contrazione muscolare
Clinicamente in caso di rottura il dolore compare improvvisamente ed il ventre muscolare discende caudalmente rendendo facile la diagnosi in questi casi. In altri casi la rottura è evidenziabile solo con la flessione contro resistenza.
La diagnosi è come detto sopra clinica e si avvale di una RMN.
Il trattamento dei casi di degenerazione più o meno grave è inizialmente fisiochinesiterapico. Successivamente si possono effettuare infiltrazioni con PRP o cellule mesenchimali prelevate da tessuto adiposo (medicina rigenerativa). L’ intervento chirurgico in artroscopia (tenotomia ed eventuale tenodesi CLB) viene effettuato nei casi resistenti alle altre terapie.
Nei casi di rottura del CLB in pz sopra i 50 anni non si esegue l’intervento di riparazione che è riservato ai pz in età più giovane più per motivi estetici che funzionali.
- La capsulite adesiva (detta anche “spalla rigida” e “spalla congelata”) si divide in una forma primitiva presente tra i 30-50 anni con perdita graduale mobilità attiva e passiva senza cause apparenti, è più frequente nei diabetici. La rigidità è dovuta alla retroazione della capsula articolare e dei legamenti che la rinforzano. Le forme secondarie sono conseguenti a patologie che comportano un periodo di dolore acuto alla spalla e che ne hanno ridotto il movimento (fratture, lussazioni, interventi che comportano una lunga immobilizzazione)
Clinicamente è presente dolore spontaneo e nei tentativi di muovere passivamente la spalla. L’articolarita’ è fortemente limitata soprattutto nelle rotazioni.
La diagnosi è essenzialmente clinica. Può essere utile eseguire una RMN
Il trattamento inizialmente è di tipo fisiochinesiterapico per cercare di recuperare una buona mobilità articolare. Possono essere effettuate infiltrazioni con un cortisonico. Se la patologia dura per più di 4 mesi, è marcata e non risponde alle terapie condrvative si può effettuare una mobilizzazione della spalla in narcosi o un’artrolisi in artroscopia (asportazione aderenze) e poi un’ intensa chinesiterapia per evitare una possibile recidiva.
- L’instabilità di spalla comprende sia le lussazioni recidivanti traumatiche sia le instabilità atraumatiche da lassita’ capsulo-legamentosa. Una condizione a parte può essere considerata la lussazione traumatica primaria (nel 90% dei casi anteriore) perché la dislocazione una volta ridotta con opportune manovre può non ripetersi e lasciare quindi la spalla stabile. La probabilità di recidive è tanto più elevata quanto più giovane è il pz al momento della prima lussazione. La causa delle lussazioni è in questi casi la lesione del cercine glenoideo e/o dei legamenti capsulari che hanno perso la capacità di stabilizzare l’anno testa omerale nella cavità glenoide. La diagnosi è clinica e si avvale della RMN e della TAC. In pz con 3 o più lussazioni ravvicinate nel tempo e nel pz giovane e sportivo si esegue un intervento chirurgico in artroscopia che consiste nel rifissare alla glenoide il cercine glenoideo distaccato con apposite ancore e fili. L’instabilita’ atraumatica è dovuta ad un’eccessiva ampiezza della capsula articolare e/o ad un’abnorme lassita’ capsulo-legamentosa. L’anamnesi racconta di una serie di lussazioni o sub-lussazioni anche in assenza di traumi importanti per lo più solo anteriori. La diagnosi è clinica con esecuzione di tests specifici e l’ausilio di un’artro-TAC o artro-RMN che consiste nell’introdurre il mezzo di contrasto nell’articolazione e poi nell’eseguire l’esame. Nelle instabilità modeste si esegue un intervento di capsuloplastica in artroscopia. Nelle lussazioni ricorrenti e multidirezionali nelle quali spesso è presente un deficit osseo della testa omerale o glenoideo, si esegue un intervento più complesso secondo Latarjet che consiste nella trasposizione della coracoide sulla superficie antero-inferiore della glenoide (blocco osseo)
- L’artrosi di spalla si distingue in primitiva o concentrica ed eccentrica da rottura della cuffia massive nella quale c’è la risalita della testa omerale che causa alterazioni degenerative sia su testa che su cavità glenoide. Altre forme sono quelle da artrite reumatoide o necrosi asettica della testa omerale e quelle post-traumatiche (post-fratture e lussazioni)
Clinicamente sono presenti il dolore, la limitazione dei movimenti attivi della spalla e gli scrosci articolari. L’edema può essere più o meno importante.
La diagnosi viene posta con una visita e l’ausilio di un esame radiografico in opportune proiezioni ed esami di secondo livello, TAC e RMN.
Il trattamento nelle fasi iniziali si avvale di farmaci anti-infiammatori e terapia fisica per il controllo del dolore, riabilitazione per il mantenimento del tono muscolare e della mobilità articolare. Utili le infiltrazioni con acido ialuronico e la medicina rigenerativa (infiltrazioni o con PRP o cellule mesenchimali prelevate dal tessuto adiposo). Nelle fasi avanzate il trattamento indicato è l’intervento chirurgico di Protesi di spalla. Nell’ artrosi concentrica si utilizzano protesi o solo omerale o totale secondo lo stato della cavità glenoide. Nell’artrosi da rottura della cuffia si utililizza la Protesi Inversa che consente la mobilità attiva della spalla anche in assenza dei tendini della cuffia dei rotatori. Dopo la sostituzione protesica è necessario un intenso e prolungato percorso di fisiochinesiterapia.
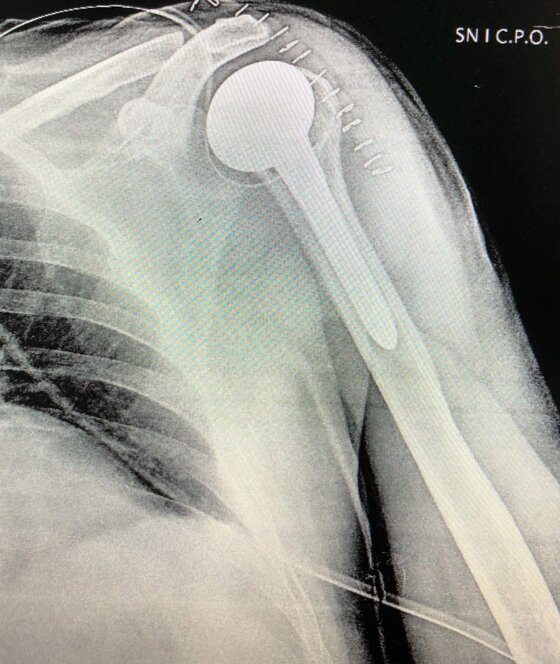
A sinistra radiografia post-operatoria di intervento chirurgico di protesi anatomica spalla effettuato in pz con necrosi testa omerale e cuffia dei rotatori integra.
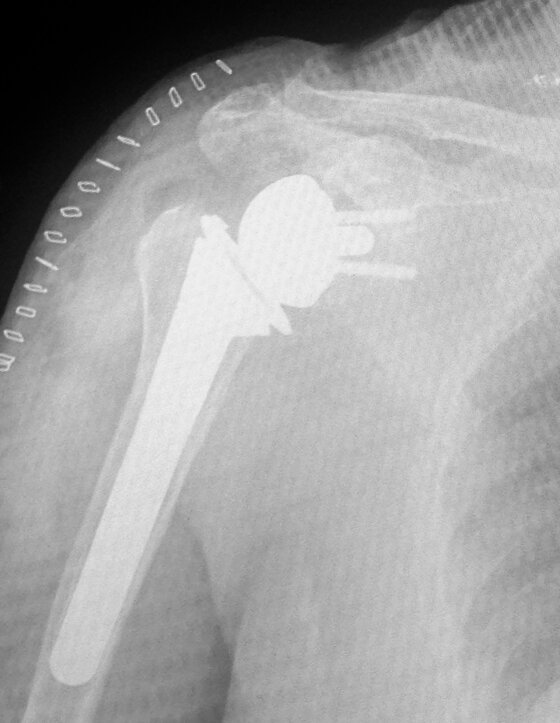
A destra radiografia post-operatoria di intervento chirurgico di protesi inversa spalla effettuato in pz con artrosi e rottura massiva cuffia dei rotatori.
Tipi di trattamento
- Nelle fasi iniziali e meno gravi si possono utilizzare i campi magnetici pulsati ed il riposo funzionale
- Quando il processo di necrosi progredisce si rendono necessari i trattamenti chirurgici. Per esempio nell’anca nei soggetti sopra i 40anni di età l’artroprotesi è la terapia di elezione, nei soggetti più giovani sono utilizzabili altri tipi di intervento come le osteotomie, gli innesti o trapianti ossei e le perforazioni del collo femorale. Nel ginocchio essendo normalmente interessato uno dei due condili femorali, sopra i 40 anni di età si impianta una protesi monocompartimentale, nei soggetti più giovani gli innesti o i trapianti ossei. Nell’astragalo l’intervento di elezione nei casi estesi e grave è l’artrodesi (fusione) di caviglia, nei casi meno estesi e gravi si possono effettuare gli innesti o trapianti ossei
Necrosi asettiche
Patologie caratterizzate dalla necrosi del tessuto osseo e del midollo e la maggior parte si verificano nell'età adulta. Si distinguono forme post-traumatiche in seguito ad interruzione della vascolarizzazione provocata da una frattura o da una lussazione, i segmenti più colpiti sono quello con scarsa vascolarizzazione o a vascolarizzazione terminale come epifisi prosssimale femore e omero, scafoide carpale e astragalo. Ci sono poi forme disbariche, da radiazioni ionizzanti, associate ad emopatie (anemia falciforme) e a malattie metaboliche (malattia di Gaucher), forme da cortisonici (dopo terapie prolungate e ad alte dosi), forme idiopatiche cioè senza una causa chiaramente identificabile (testa femorale, CFM, semilunare o malattia di Kienbock, testa del II MT o malattia di Kohler II o di Freiberg).
La cartilagine articolare e l’osso necrotico sottostanti sono meccanicamente più deboli e col tempo insorgono gravi fenomeni artrosici secondari di varia estensione. Nelle localizzazioni epifisarie circoscritte si possono formare corpi liberi endoarticolari soprattutto a livello del ginocchio, caviglia e testa II MT.
Clinicamente è presente un dolore ad andamento cronico che spesso peggiora la notte per la stasi circolatoria secondaria all’aumento della pressione venosa intraossea. C’è dolore alla palpazione, limitazione funzionale e zoppia di fuga nelle localizzazioni all’arto inferiore.
La diagnosi si pone con una visita e con l’ausilio di una radiografia che però nelle fasi iniziali risulta negativa e solo in seguito evidenzia un aumento della radiodensita’. Fondamentale quindi l’esecuzione di una RMN.
Patologie polso e mano
- La Sindrome del tunnel carpale (STC), è la compressione del nervo mediano nel canale del carpo, è più frequente nelle donne ed in età perimenopausale. È causata da una tenosinovite dei flessori delle dita o una fibrosi del legamento trasversale del carpo che si ispessisce o nei postumi delle fratture scomposte dell’estremita’ distale del radio
Clinicamente sono presenti formicolii ed ipoestesia della regione volare delle prime 3 o 4 dita della mano, una riduzione della forza con ipotrofia dell’eminenza tenare, dolore.
La diagnosi viene posta con una visita accurata ed eseguendo tests specifici ma la conferma viene data dall’esecuzine di un’elettromiografia motoria e sensitiva (EMG).
Il trattamento nei casi lievi può avvalersi di infiltrazioni con un cortisonico. Nei casi severi si esegue l’intervento chirurgico di apertura del canale del carpo con un accesso mini-invasivo, in anestesia locale ed in regime ambulatoriale, con un recupero immediato ed assenza di dolore post-operatorio.
- La malattia di Dupuytren è un ispessimento o retrazione delle bendellette pre-tendinee dell’aponeurosi palmare superficiale e spesso anche della fascia digitale volare che porta progressivamente ad una flessione del dito o delle dita interessate. Nella genesi della patologia intervengono fattori genetici e microtraumi ripetuti
Clinicamente inizialmente si formano noduli fibrosi in corrispondenza dei raggi MC-F in assenza di dolore, molto lentamente ed in una fase avanzata si formano spessi fasci fibrosi prominenti sotto la pelle che possono anche essere dolorosi e che portano alla flessione progressiva e irriducibile del dito interessato (più frequente nel IV,V e III dito).
La diagnosi è clinica e con la visita si individua in che stadio è la patologia considerando che esistono 5 stadi, da 0 a 4 in ordine crescente di gravità.
Il trattamento consiste nell’intervento chirurgico di aponeurectomia attraverso incisioni cutanee particolari per evitare cicatrici retraenti e si ottiene un buon risultato nei casi non troppo gravi. Negli stadi iniziali può essere utile un infiltrazione con un cortisonico.
- La Rizoartrosi o artrosi trapezio-metacarpale è una patologia piuttosto frequente in età medio-senile nelle donne soprattutto in quelle che praticano attività manuali
Clinicamente è presente dolore alla base del I MC e nei movimenti del pollice, c’è la perdita dei movimenti e della presa nelle fasi avanzate con deformazione del profilo articolare causata dalla sub-lussazione della base del MC rispetto al trapezio.
La diagnosi è clinica e si avvale di un esame radiografico in comparativa.
Il trattamento nelle fasi iniziali prevede l’utilizzo di farmaci anti-infiammatori, crioterapia locale, un tutore che tiene fermo il pollice, terapia fisica ed eventuali infiltrazioni con acido ialuronico di idoneo PM. Nelle fasi avanzate della patologia è necessario l’intervento chirurgico che può essere un’artrodesi (fusione) o un’ artroplastica consistente nell’asportare le superfici articolari ed interporre tra le due ossa una porzione di tendine raggomitolato (PL, ERLC, FRC). In ogni caso l’intervento comporta una riduzione di forza della mano interessata. Le protesi sono poco applicate.
Tenosinoviti stenosanti
- Il morbo di De Quervain interessa l’estensore breve e l’abduttore lungo del pollice al condotto osteofibroso che attraversano a livello della stiloide radiale. È frequente soprattutto nelle donne che praticano determinate attività lavorative
Clinicamente è presente dolore sia spontaneo sia alla palpazione e nello stringere oggetto, con diminuzione della forza. Test specifico è la manovra di Finkelstein.
La diagnosi è clinica e si avvale di un esame radiografico e di un esame ecografico o RMN.
Il trattamento consiste nell’utilizzo di farmaci anti-infiammatori, crioterapia locale, un tutore che tiene fermo il pollice, terapie fisiche ed eventuali infiltrazioni con un cortisonico.
Nei casi resistenti a queste terapie si effettua un intervento chirurgico che consiste nella sezione della guaina tendinea e della puleggia fibrosa soprastante i cui lembi vengono poi escissi.
- Il dito a scatto interessa il flessore lungo delle dita della mano a livello dell’articolazione MC-F al passaggio del tendine nella sua puleggia. È molto frequente ed interessa soprattutto I, III e IV dito a causa di microtraumi ripetuti
Clinicamente il tendine “scatta” nella flessione ed estensione del dito e lo scatto è visibile o apprezzabile alla palpazione ed è doloroso.
La diagnosi si pone con una visita accurata.
Il trattamento consiste in crioterapia locale ed infiltrazioni con un cortisonico. Nelle forme marcate e di lunga durata si esegue l’intervento chirurgico che consiste nel sezionare la puleggia e la guaina tendinea (tenolisi) attraverso una piccola incisione, in anestesia locale ed in regime ambulatoriale con recupero immediato ed assenza di dolore post-operatorio.
Cisti del polso e della mano
- Sono neoformazioni che rappresentano erniazioni della membrana sinoviale di un articolazione (cisti articolari) o possono originare dalla guaina tendinea degli estensori (più frequenti) o flessori in regione dorsale o palmare. Si formano per microtraumi ripetuti e la loro dimensione aumenta e diminuisce in relazioni agli sforzi ed al sovraccarico apportato
Clinicamente di solito è presente dolore quando sono piccole o quando aumentano di volume e negli sforzi del polso.
La diagnosi è clinica e si avvale di un esame ecografico o di una RMN per meglio studiare le caratterische della neoformazione.
Il trattamento consiste nel riposo funzionale e nella crioterapia locale. Le terapie fisiche possono essere utili. L’intervento chirurgico di asportazione si effettua se è presente dolore. È presente un rischio di recidiva.
© 2020- Tutti i diritti riservati